מדידת Heartbeat עוברית – כל הסטנדרטים בלוחות במשך שבועות של הריון
איך הדופק העובר נמדד? כל תקני הלב העובר ליד השולחן במשך שבועות של הריון. מה יכול להיות מחוזק או נדיר heartbeat – tachycardia and bradycardia. הכל על פעימות לב עוברית לקרוא על מגזין ליידי.Com
עבור כל אמא עתידית, אושר – להקשיב איך הלב מכה את התינוק שלה. וכמובן, כל אמא יודעת שהלך הרגיל של העובר הוא אחד המאפיינים העיקריים של ההתפתחות המשגשגת של הריון ושיעור פירורים. לכן, שליטה על Heartbeat צריך להיות קבוע – בכל רחבי הריון.
אילו שיטות למדידת אינדיקטור זה משתמש במומחים, ומה הן הנורמות של ערכים?
לנשימה, פירורים בלב נשאר אליפסה «חַלוֹן», אז זה חמצן זרם לתינוק עם הדם של האם. לאחר הלידה, חלון זה נסגר.
במועדים המוקדמים לשמוע את ראש לבו של ילדו עם סטטוסקופ כמעט בלתי אפשרי. קצב הלב עד 8-14 שבועות הדוקטור בודק באופן בלעדי באמצעות שיטות אבחון מודרניות.
בפרט, בעזרת אולטראסאונד, אשר מתבצעת עם transvaginal (מ 5-6 שבועות) או עם חיישן טרנסבומי (מ 6-7 שבועות).
טבלת קצב הלב על הריון מוקדם:
|
גיל ההיריון |
קצב לב עוברית (נורם) |
|
שבוע 5 |
80-103 UD / Min. |
| שבוע 6 |
103-126 UD / Min. |
|
שבוע 7 |
126-149 UD / Min. |
| שבוע 8 |
149-172 UD / Min. |
|
שבוע 9th |
155-195 UD / Min. |
| שבוע 10 |
161-179 UD / Min. |
|
שבוע 11 |
153-177 UD / Min. |
| שבוע ה -12 |
150-174 UD / Min. |
|
שבוע ה -13 |
147-171 UD / Min. |
| שבוע 14 |
146-168 UD / Min. |
כמובן, אינדיקטורים אלה לא יכולים להיחשב סימן מוחלט ו 100% של חוסר הפתולוגיות של הילד – ספק כי מחקר נוסף הוא תמיד prescribed.
תקני Heartbeat עוברית בזמן ההריון מ -15 שבועות עד 42 שבועות
החל מהשבוע ה -15, מומחים בודקים את קצב הלב, החלת מכשירים מודרניים.
הנורמה של העובר נחשבת:
| גיל ההיריון |
קצב לב עוברית (נורם) |
|
מה -15 עד השבוע ה -32 |
130-160 UD / דקה |
| החל מהשבוע 33 |
140-160 UD / דקה |
כל הערכים מתחת לגיל 120 ומעלה – סטייה רצינית מן הנורמה. וכאשר שיפור קצב הלב מעל 160 תקליטורים / דקה לדבר על השלב הראשוני של היפוקסיה.
יתר על כן, קצב הלב תלוי לא רק בגיל התינוק, אלא גם את עמדותיה, ישירות מהתפקיד ברחם, מתנועותיו, על אופיו של בד הבטן של האם, וכו '.
שיטות לקביעת קצב הלב – עם אילו מכשירים מקשיבים לקצב הלב?
- אולטרסאונד (כ. – Transabdomomominal / Transvaginal). עם הליך זה, נוכחות נוכחות של פגמים לב או פתולוגיות אחרות עבור פירורים עתידיים.
- Echocardiography. השיטה עמוקה ורצינית, המאפשרת לנתח את העבודה של לב קטן, המבנה שלה, כמו גם את תפקודם של כלי הדם. בדרך כלל שיטה זו של מומחים אבחון מונה לאחר ה -18 ועד השבוע ה -28. עבור מועדים מוקדם ומאוחר יותר, השיטה היא בהחלט לא יעיל: בשליש 1, הלב הוא עדיין קטן מדי ולא עד הסוף נוצר, ובסוף ההיריון, האבחון הוא havered על ידי כמות קטנה של מים יהירים. בדרך כלל echocards pannist העתיד של מאמה מעל גיל 38, או שיש מחלות מסוימות שבהן הם הולכים באופן אוטומטי לקבוצת הסיכון. השיטה מוכרת בתור המדויק ביותר של מודרני. בנוסף, זה מאפשר לך להקליט סקר ואפילו להגדיל את התמונה המתקבלת עבור ניתוח מפורט לאחר מכן.
- הַאֲזָנָה. או, בשפה פשוטה, את השימוש של סטטוסקופ מיילדות. הליך זה מתבצע על ידי אמהות עתידיות בכל קבלת פנים ברופא ובתהליך הלידה. בעזרת סטטוסקופ, מומחה קובע – איך בדיוק התינוק נמצא בתוך אמא. עם הקשבה ברורה ללב מכות מתחת לטבור של האם, הם מדברים על התצוגה המקדימה של הראש, כאשר הם מכים באזור הטבור – על רוחבי, ועל פעימת הלב מעל הטבור – על האגן. כמו כן, הכלי מאפשר לך לקבוע את אופי של גוונים של הלב ואת קצב הקיצורים שלה. בזכות השיטה, אתה יכול לחשוף את קצב הלב או היפוקסיה. היעדר שיטה הוא בהיעדר האפקטיביות שלה עם הרבה / השפלה, עם הריון רב או השמנת יתר של האם, כמו גם כאשר השליה ממוקמת על החזית / קיר של הרחם.
- קרדיוטוקוגרפיה. אינדיקציות לשיטה זו של אבחון הם טמפרטורה מורמת או גסטוזיס בצורה כבדה, סוכרת ונוכחות, צלקת ברחם, היפוקסיה או ההזדקנות שליה, לחץ דם עורקי, וכו '. שיטת KTG מוחלת מהשבוע ה -32 ובתהליך הלידה: האמהות נרשמות על הבטן של אמהות, והקלטה נרשמת, על פי התוצאות שבהן קצב הלב מוערך, כמו גם את התגובה של גוונים על תנועת התינוק או את התקף. קבוע על ידי ראש קצב הלב פחות מ 70 מעלות צלזיוס – הסיבה לחשוד מחסור של חמצן או עיכוב בפיתוח העובר. עם זאת, עם תצוגה מקדימה של האגן, מחוון זה נחשב לנורמה.
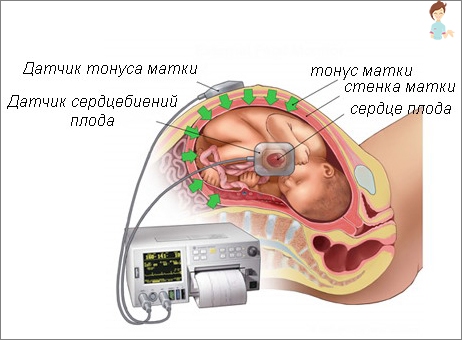
וכיצד להקשיב פירורי צ'י בבית?
כל אמא רוצה, להיות בבית, להקשיב איך הלב של העתיד Karapus. ובמקרים מסוימים, פשוט לא עושים בלי שליטה מתמדת על קצב הלב.
ואין צורך לרכוב על זה לגינקולוג שלך – יש שיטות תוצרת בית «הֲלִיכוֹן».
- סטטוסקופ מיילדות. נכון, אתה יכול רק להקשיב לתינוק ממנו לאחר השבוע 21-25th. ואז – אמא שומעת אותו לא תוכל, כי זה בלתי אפשרי לבצע את ההליך הזה בעצמך – אתה צריך עוזר.
- דופלר עוברית. אבל זה התקן Ultrasonic הוא יעיל מאוד. הוא נועד במיוחד לשימוש בבית לאחר השבוע ה -12 של הריון. התקן ההתקן דומה למנגנון CTG, אך עם הבדל אחד – גדלים אחרים והיעדר היכולת ליצור רשומות. בדרך כלל, אוזניות מחוברות אליו – להקשיב נוח.
כפי שנמדד, וזה מראה את דפיקות העובר בלידה?
כפי שמצאנו לעיל, סטיות קטנות מן הנורמה של אינדיקטורים של CSS לא תמיד סיבה פאניקה וחשד של הפתולוגיה של העובר.
שוב, ערבויות כי «הכל בסדר», שיעור קצב הלב אינו נותן.
למה אז אתה צריך להקשיב פעימת לב, וזה נותן?
- הקמת העובדה שהריון בא באמת. לדוגמה, בתקופה הקודמת – מהשבוע השלישי, כאשר פעימות העובר כבר הופכת להיות מורגש.
- ניתוח של התפתחות העובר. מחלות ומדגיש, כפי שאתה יודע, להאיץ או להאט את קצב הלב. ואת פירורי שריר הלב מגיב לשינויים אפילו מהר יותר. ניתוח עבודתו מאפשר לנו להסיק מסקנות על בריאות העובר בכלל.
- מעקב אחר מצב העובר במהלך הלידה. בקרת CSS בלידה חשובה ביותר. הרופאים חייבים להיות בטוחים שהילד מתמודד עם עומסים, כך שהם מתבוננים בפעילויות הלב של העובר אחרי כל קרב.
כאשר ההריון של סיכון מוגבר של המדינה עוברית, מומחים מחויבים לפקח על קצב הלב במהלך כל התהליך של לידה – רָצִיף.
לדוגמה, עם ..
- היפוקסיה וזור.
- מוקדם או מאוחר לידה.
- Gestosa או מחלת אמא כרונית חמורה.
- גירוי של הלידה ושימוש בהרדמה אפידורלית.
- הריון מרובות.
בנוסף לסטטוסקופ מיילדות, להשתמש, בעיקר בשיטת KGT. הוא מציג במדויק את כל השינויים במהלך הלידה וכותב אותם על סרט נייר.
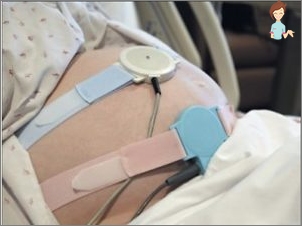
מי לומד?
האם העתיד מחובר לבטן 2 של חיישן מיוחד: אחד בוחן את הכוח ואת משך הערכות, השני – פירות צ 'כית. חיישנים קבועים עם סרט מיוחד והם קשורים לפקח על הקלטת מחקר.
במהלך ההליך, אמא בדרך כלל טמונה בצד שמאל או על הגב.
עם זאת, ציוד מודרני כבר לא כל כך תובעני.
פרי ברדיקרדיה – סיבות לבביות נדירות
זה קורה (בדרך כלל בשליש השלישי) כי הערך של CCS העובר נדחה מן הנורמה. הסיבה עשויה להיות בגורמים חיצוניים, ואולי בפיתוח הפתולוגיה.
אחת הפתולוגיות הנפוצות ביותר מוכרות על ידי ברדיקרדיה, שבה קצב הלב נופל לערכים נמוכים ביותר – עד 110 קרח / min. ואת התחתון.
גם אחד הסימנים של ברדיקרדיה היא להפחית את הפעילות של הילד העתידי, אשר בדרך כלל חגג על CGT.
הגורמים של ברדיקרדיה יכול להיות שונה.
מן הראשי:
- אורח חיים לא בריא של אמא העתיד. כלומר, הרגלים רעים, התעללות במוצרים מזיקים, חוסר דיאטה, אורח חיים בישיבה.
- אנמיה וטקס כבד.
- Malovodie I רב-כיווני.
- לחץ. בפרט, אלה הועברו לשליש 1.
- קבלת פנים של תרופות עם מאפיינים רעילים.
- מומים מולדים לילדים.
- ניתוק הפעם מוקדמת.
- מחלות של אמא כרונית במערכות הנשימה והקרדיות.
- הריון מרובות.
- עתודות סכסוך בהעדר טיפול.
- התאמת כבל טבילית עוברית.
בפיתוח של ברדיקרדיה, התערבות מיידית נדרשת לחסל או להקטין את ההשפעות המזיקות.
מורכבת הפעילויות הטיפוליות משתמשות:
- דיאטה, מצב יום קפדני ודחייה של הרגלים רעים.
- ציות לפעילות מוטורית.
- קבלת פנים של תרופות המכילות ברזל.
- תצפית קבועה של הפרי.
- טיפול, מטרתו היא חיסול של החמרה ותסמינים.
Tachycardia של העובר – הגורמים של פעימת הלב המהירה
עם סטייה של ערכי CSS עד 170-220 UD / min. לדבר על טכיקרדיה. סטייה זו היא גם סיבה חרדה.
הגורמים יכולים גם להיות שונים.
קודם כל, את הסיבות שישירות תלוי באורח החיים:
- מדגישים ועובדים.
- עישון תרופות וקבלה.
- פיתוח קפה, קפה.
Tachycardia של העובר יכול לגרום לבעיות בריאות האדם:
- שינויים בהרכב ההורמונלי של הדם והעלאת רמת הורמוני בלוטת התריס.
- אנמיה הנובעת בשל מחסור של ברזל או ויטמינים.
- אובדן גדול של נוזלים הנובעים לאחר הקאות במהלך התקופה של רעילות.
- פתולוגיה אנדוקרינית.
- מחלות לב וכלי דם.
- נוכחות של פציעות בליווי אובדן דם.
- החמרה של זיהומים כרוניים.
- הצטננות רגילה, ברונכיטיס, וכו '.
- שיאומטיזם בשלב הנגע של המפרקים והלבבות.
לגבי הגורמים לעובר, הם יכולים להיות מיוחסים להם:
- הכפלת אמא.
- אנמיה עוברית עקב השליה שנוצרו באופן שגוי.
- נוכחות של זיהום intrauterine.
- מתנגש עם אמא עם אמא.
- אנומליות בפיתוח של כרומוזומים.
אבחון של Tachycardia מתבצעת באמצעות אולטראסאונד ו dopplerography.
פעילויות טיפוליות כוללות:
- יום קפדני, תזונה ופעילות.
- דיאטה מסוימת, כולל מוצרים עם מגנזיום ואשלגן.
- תרפיה בתרופה בהתאם לפתולוגיה, סיבותיה, צורתו של טכיקרדיה והצורך בהכנות.
בדרך כלל יש מספיק שינוי באורח החיים אמא, כך מצב של CSS עוברית הגיע לנורמלי. אבל, כמובן, בעת זיהוי פתולוגיות בילד, נדרשת שליטה רפואית קבועה, וזה לא תמיד אפשרי בבית.
כל המידע במאמר ניתנים אך ורק למטרות חינוכיות, ייתכן שהוא אינו עומד בנסיבות הספציפיות של בריאותך, ואינו המלצה רפואית. אתר מגזין ליידי.COM מזכיר כי אחד לא צריך לעצור או להתעלם הערעור לרופא!


